2024-03-24 查看次数:1960
CAR-T技术原理,过继性细胞治疗
过继性细胞治疗是细胞免疫治疗一个主要的研究方向。过继免疫细胞输注(adoptive cell transfer, ACT)属于肿瘤的被免疫疗法,指的是分离肿瘤患者自体肿瘤浸润淋巴细胞( tumor-infiltrating lymphocytes,TIL)或者外周血淋巴细胞,在体加以分选、扩增、活化,并回输至患者体内。
在恶性黑色素瘤和肾细胞癌,TIL是常用的ACT治疗。TIL是浸润于肿瘤中的淋巴细胞,分离后在IL-2等因子作用下进行外扩增,最后再回输到患者体内。然而,多数情况下无法应用TIL:有些患者缺乏肿瘤标本或肿瘤和转移灶中TIL很少;获新鲜的肿瘤组织并分离和扩增TIL 具有难度;回输的TIL 细胞功能受损,在体内往往不能有效识别肿瘤细胞; 肿瘤中强大的疫抑制微环境降低回输细胞的杀伤能力。这些问题限制了TIL的广泛应用,仅对如恶性黑色素瘤和肾细胞癌的少数肿瘤有定疗效,对大多数肿瘤疗效欠佳。
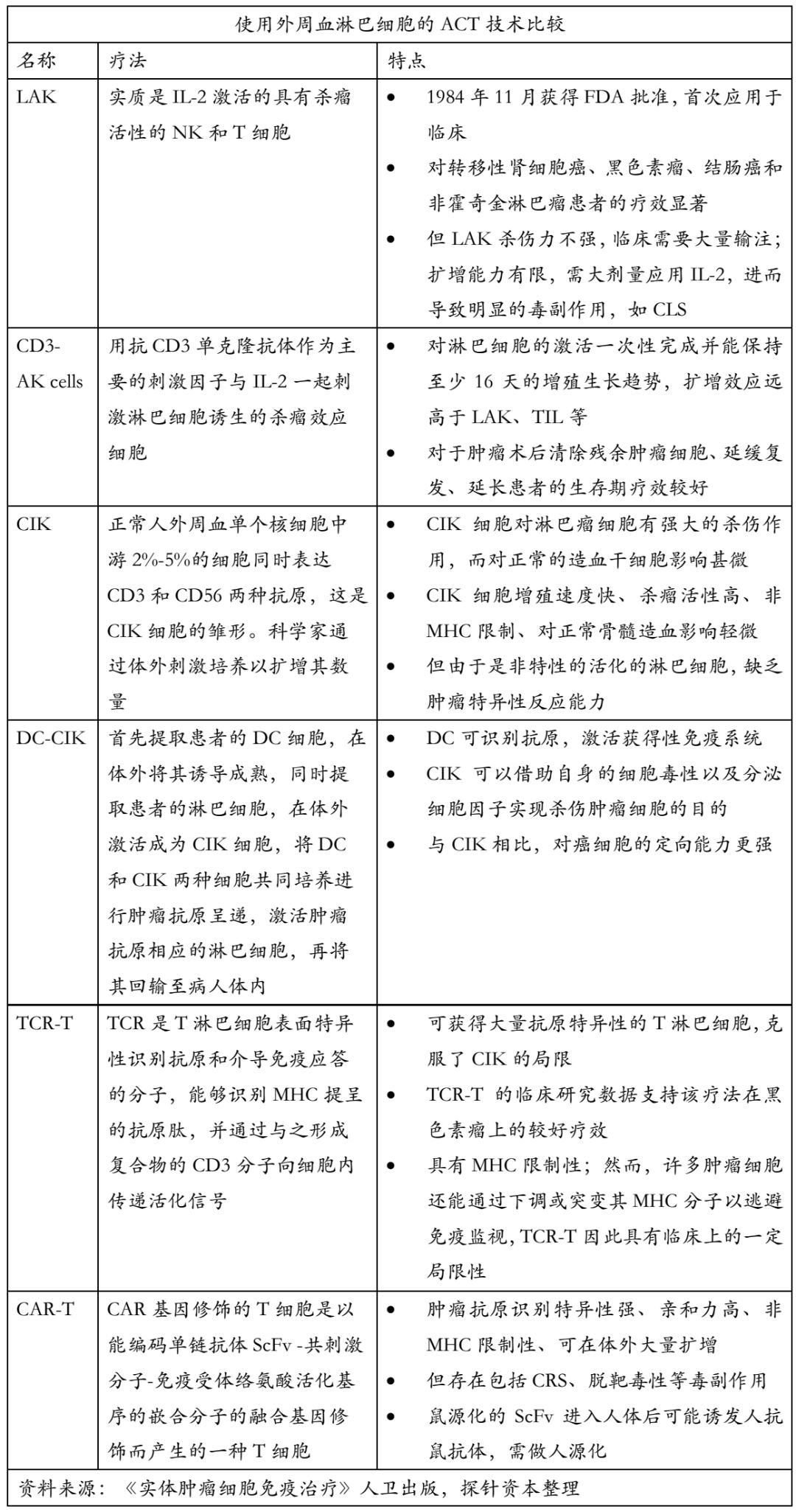
在这种情况下,ACT需要使用外周血淋巴细胞。目前使用外周血淋巴细胞的ACT包括淋巴因子激活的杀伤细胞(lymphokine activated killer cells,LAK)、细胞因子诱导的杀伤细胞(cytokine-induced killer,CIK)、树突细胞-细胞因子诱导杀伤细胞(dendritic cells-cytokine induced killer,DC-CIK)、抗CD3抗体诱导的活化杀伤细胞(anti-CD3 antibody-induced activated killer cells, CD3-AK cells)等。然而CIK等是非特异性活化的淋巴细胞,缺乏肿瘤特异性反应能力。在这种情况下,科学家开始通过基因修饰,将识别肿瘤抗原的T细胞受体(T cell receptor, TCR)或CAR基因导入淋巴细胞使之成为TCR基因修饰T淋巴细胞(TCR-T)或CAR-T细胞,使之具备肿瘤抗原靶向识别能力。
CAR-T的治疗过程
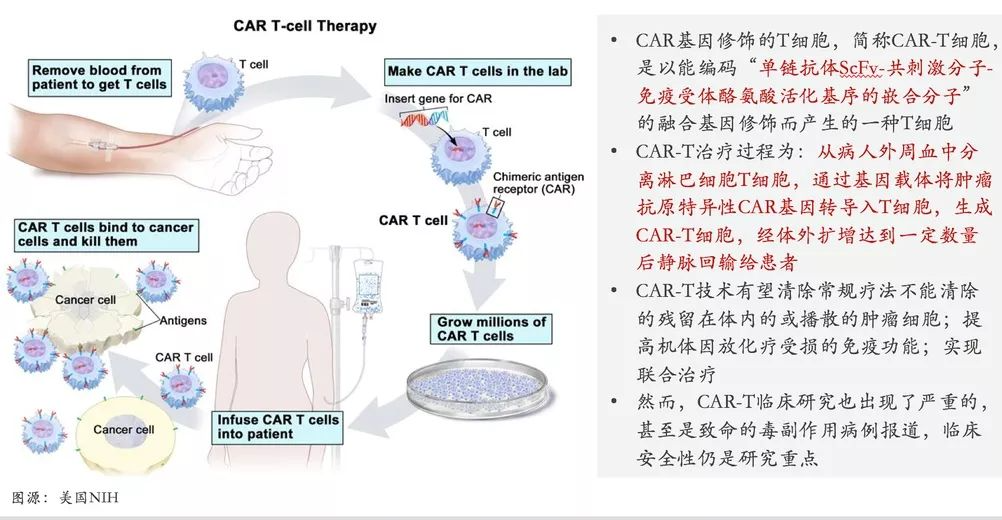
简单来说,CAR-T治疗过程为包括从病人外周血中分离淋巴细胞T细胞,通过基因载体将肿瘤抗原特异性CAR基因转导入胞,生成CAR-T细胞,经体外扩增达到一定数量后静脉回输给患者。由于被转录的CAR基因编辑的功能,回输的CAR-T以特异性结合癌症细胞,从而达到靶向治疗的作用。
免疫治疗为肿瘤患者
肿瘤的传统疗法包括手术、化疗和放疗。但是这些疗法都具有局限性:手术常因癌细胞浸润到邻近或转移到远端组织而不能根除;化疗、放疗则受限于对体内其他正常组织的毒性及伤害。
近年来流行的靶向疗法可在细胞分子水平上,针对已经明确的致癌位点来设计相应的治疗药物,药物进入体内会特异地选择致癌位点来相结合发生作用,使肿瘤细胞特异性死亡。
但是,分子靶向药物只能对特定基因突变型肿瘤产生作用,假如靶点肿瘤基因突变就会产生药物耐受性,导致疗效下降,甚至发生严重的不良反应等问题。
免疫治疗为肿瘤治疗带来了新曙光。正常人体的免疫系统能够识别和清除肿瘤细胞,但癌症病人特别是晚期癌症病人往往伴有免疫系统受损,从而失去了清除肿瘤细胞的能力。在这种情况下,可以通过激发和增强机体的免疫功能,达到控制和杀伤肿瘤细胞的目的,这种治疗方法就是肿瘤免疫治疗。
免疫细胞治疗是肿瘤免疫治疗中目前最为活跃的一个分支。大量临床研究表明,免疫疗法对各种晚期肿瘤的治疗效果显著,肿瘤免疫疗法也成为当前肿瘤治疗领域前景最好的研究方向之一。
根据机体抗肿瘤免疫效应机制,肿瘤免疫治疗分为主动免疫治疗和被动免疫治疗(也称过继免疫细胞治疗)两大类。
肿瘤的主动免疫治疗是利用肿瘤抗原的免疫原性,采用各种有效的免疫手段使宿主免疫系统产生针对肿瘤抗原的抗肿瘤免疫应答。简单地讲,主动免疫治疗就是通过激发病人本身的免疫细胞达到识别和清除肿瘤细胞的目的。具体是给病人注射具有免疫原性的瘤苗,例如灭活的瘤苗、异构的瘤苗等。
但是,癌症病人的免疫系统通常处于抑制状态,主动免疫达不到清除肿瘤细胞的效果;更为严重的问题是,除了几种和病毒感染有关的肿瘤外,很多种肿瘤的抗原还不明确,瘤苗的开发还存在很多基础问题,过继免疫细胞治疗也就因此显得格外重要。
过继免疫细胞治疗在体外激活和扩增病人或其他人的免疫细胞再回输给病人。它不仅可以纠正细胞免疫功能低下,提高宿主的抗肿瘤免疫功能,还能直接发挥抗肿瘤作用。
根据输注细胞的抗原特异性,过继免疫细胞治疗又可分为非特异性和特异性两大类。非特异性免疫细胞好比霰弹枪,可以全面提高机体免疫力,而特异性免疫细胞就好比狙击手,能够针对特定的肿瘤细胞发动攻势。
常见的非特异性过继免疫细胞治疗方法有淋巴因子活化的杀伤细胞(LAK)、细胞因子诱导的杀伤细胞(CIK)、自然杀伤(NK)细胞等;特异性过继免疫细胞治疗,主要有肿瘤特异性细胞毒性T细胞(CTL)、T细胞受体修饰的T细胞(TCR-T)及嵌合抗原受体T细胞免疫疗法(CAR-T)等。
CAR-T和TCR-T
人体抗击肿瘤最有效的细胞还是抗原特异性T细胞,这样的特异性T细胞就像导弹装上了全球定位系统,可以精准导航、定位并杀伤目标——肿瘤细胞。但这对于国内外医学界来说都是没有被完全了解的神秘领域。
目前,利用抗原特异性T细胞的技术主要有CAR-T和TCR-T技术。CAR-T技术又称为嵌合抗原受体T细胞免疫疗法,在急性白血病和非霍奇金淋巴瘤的治疗上有着显著的疗效。而TCR-T技术是将肿瘤抗原特异性的TCR转染到病人的T细胞,赋予病人T细胞识别和杀伤肿瘤细胞的能力,能够弥补CAR-T技术的限制,在实体瘤上有广泛的应用前景。其中NY-ESO-1特异性TCR-T在早期实体瘤临床上取得了非常显著的效果。
2020 官网升级中!现在您访问官网的浏览器设备分辨率宽度低于1200px请使用高分辨率宽度访问。